院内設備・検査機器
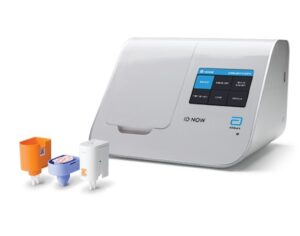
感染症迅速遺伝子検査機器(ID NOW)
検査費用(保険3割負担の目安)
1.COVID-19遺伝子検査:2,630円
参考:抗原定性検査 960円
2.インフルエンザ遺伝子検査:1,400円
参考:抗原定性検査 900円
3.COVID-19+インフルエンザ同時遺伝子検査:3,500円
参考:同時抗原定性検査 1,180円
当院では2025年8月より、アボット社製の感染症迅速遺伝子検査機器 「ID NOW」 を導入いたしました。
ID NOWは、感染症の原因となるウイルスや細菌の遺伝子を調べる検査システムです。
従来のPCR検査と同じように遺伝子を検出しますが、「等温核酸増幅法(NEAR法)」 という方法を使うことで、検査にかかる時間を大幅に短縮。最短5~6分、13分以内で結果が分かります。
対象疾患
・新型コロナウイルス(COVID-19) インフルエンザウイルス 溶連菌感染症
※インフルエンザと溶連菌に関しては保険適用に制限があります。
・インフルエンザ:発症後12時間以内、かつ65歳以上の方や重症化リスクのある患者さん
・溶連菌:15歳未満のお子さんのみ
ID NOWの特徴
1.短時間で結果が分かる
従来のPCR検査は数時間〜半日かかることもありましたが、ID NOWでは外来診療中に結果が出ます。
2.高精度の遺伝子検査
PCR検査と同じく遺伝子を検出するため、抗原検査よりも感度が高く、早期診断に役立ちます。
3.負担の少ない検体採取
新型コロナ・インフルエンザ検査では、鼻の奥まで綿棒を入れる必要がなく、鼻の入口からの採取で済みます。挿入時の痛みや出血がありません。
PCR検査とID NOWとの違い
・PCR検査
温度を上げ下げしながら遺伝子を増幅 → 高感度だが時間と設備が必要
・ID NOW(等温核酸増幅法)
一定の温度で遺伝子を増幅 → シンプルかつ迅速(13分以内)
ID NOWは感度はPCRよりやや劣るものの、抗原検査よりは優れており、外来でそのまま診断できる点が大きなメリットです。
富士ドライケム IMMUNO AG1(マイコプラズマ診断)

検査費用(保険3割負担の目安) 950円
当院では、富士ドライケム IMMUNO AG1というデンシトメトリー分析装置を用いて、肺炎マイコプラズマ(Mycoplasma pneumoniae)抗原の迅速検査を行っています。
この装置は、写真フィルムで培われた銀増幅技術を応用した高感度システムを搭載しており、発症初期でも検出しやすいのが特徴です。
検査は咽頭(のど)ぬぐいで検体を採取し、15分で結果がわかります。
銀増幅により目印粒子を約100倍に増幅することで、従来よりも高い感度で抗原を検出でき、初期段階の感染でも捉えやすくなりました。
・富士ドライケムの銀増幅抗原検査の感度;85-90%
(発症1-3日76.9%/4-6日93.8%/7日以降96%、発症後1-2週間の間が陽性になりやすい)
・従来の抗原検査の感度:60-70%
検査の限界について
ただし、この迅速抗原検査は万能ではありません。
従来の抗原検査より感度は向上していますが、遺伝子検査と比較するとやや感度は劣ります。
また、マイコプラズマに感受性のある抗生剤がすでに使用されていた場合、菌が死んで陽性にならないこともあります(偽陰性)。
臨床現場では、症状や周囲の流行状況を総合的に判断し、検査が陰性でもマイコプラズマ感染症と診断し治療を開始します。
自動血球計数CRP測定装置 Yumizen H635 CRP

検査費用(保険3割負担の目安) 末梢血液一般+末梢血液像+CRP:1140円
受診当日に、血算(CBC)29項目+CRPを同時に測定できる最新機器です。結果が早く出るため、その場で分かりやすくご説明し、必要な治療へつなげます。
当院での主な活用例
・発熱・咳など急性症状の評価:白血球5分類とCRPを同時に確認し、抗菌薬の必要性を検討する際の参考にします(最終判断は総合的所見に基づきます)。
・喘息・慢性咳嗽の評価:好酸球数の把握により、喘息やアレルギー性疾患などの治療方針検討に役立ちます。
・貧血や出血傾向のチェック:赤血球・血小板などの基本項目をその場で確認し、必要な対応につなげます。
呼気NO(一酸化窒素)検査
検査費用(保険3割負担の目安) 720円
この検査は、10秒ほど一定の速度で息を吐くだけで行える、負担の少ない簡単な検査です。
検査の意義
喘息の診断を助けるだけでなく、治療に伴う炎症の改善を数値で確認できるため、喘息コントロールの指標になります。
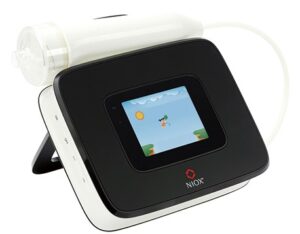
呼気NO検査とは?
・私たちの気道(気管・気管支・肺の入口)は、炎症が起こると、「一酸化窒素(Nitric Oxide:NO)」というガスを多く作るようになります。
・特にアレルギー性・好酸球性の炎症(いわゆる“タイプ2炎症”)を伴う喘息では、息の中のNOが増えることが分かっています。
・呼気NO(FeNO)検査は、この息の中のNOの濃度を測り、「気道にアレルギー性の炎症がどのくらいあるか」を推測する検査です。
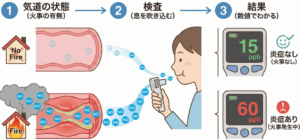
なぜNOが増えるの?(原理のイメージ)
①気道の炎症が起こる
ダニ・ハウスダスト・花粉などのアレルゲンで気道に炎症が起こると、
炎症細胞(好酸球など)や気道の粘膜の細胞が活性化します。
➁NOを作る酵素が増える
これらの細胞の中で、**NO合成酵素(iNOS)**がたくさん働き、L-アルギニンというアミノ酸からNOを大量に作るようになります。
③NOが気道の内側にしみ出してくる
作られたNOは気道の内側(気道粘膜)に放出され、息を吐くときに、少しずつ息の中に混ざって外へ出てきます。
④息の中のNO量=気道炎症の強さの目安
そのため、息の中に含まれるNOの濃さ(濃度)を測ることで、気道のアレルギー性炎症の強さの目安になります。
Google Geminiで作成
判定の目安
・呼気NO値が37ppb以上の場合、特異度99%とされ、ほぼ間違いなく喘息と診断できます。
・ただし、数値が低くても喘息を完全に否定することはできません。喘息のタイプによっては呼気NOが上昇しないこともあります。
呼気NOが「高くなりやすい」因子
・アレルギー体質(アトピー、アレルギー性鼻炎など)がある
・アレルギー性喘息・好酸球性炎症が強い時期
・花粉シーズン/ダニ・ホコリ/ペット(ネコ・イヌなど)への曝露が多いとき
・吸入ステロイド(ICS)を使っていない・自己中断している
・風邪や上気道炎などで気道に炎症があるとき
・硝酸塩を多く含む食品(葉物野菜、ビーツなど)やNO系サプリを摂った直後
呼気NOが「低くなりやすい」因子
・吸入ステロイド、内服ステロイドなどで炎症がよく抑えられている
・生物学的製剤(抗IgE・抗IL-5/4など)でタイプ2炎症が抑えられている
・喫煙(紙巻き・加熱式たばこ・電子タバコ)や受動喫煙がある
・激しい運動の直後
・検査直前の飲食(特に冷たい飲み物)で一時的に下がることがある
呼気NO高値イコール「重症喘息」ではない
・呼気NO(FeNO)は、気道のアレルギー性・好酸球性炎症の強さの指標です。
・一方、一般に言う**喘息の重症度(軽症・中等症・重症)**は、
発作の頻度、日常生活の制限、夜間症状、使用している薬の量・種類(ICS量など)、増悪(入院・救急受診など)の有無などを総合して評価します。
・そのため、FeNO高値 = 重症喘息、FeNO低値 = 軽症喘息ではありません。
・相関があるのは「重症度」というより“炎症タイプ”と“ステロイド反応性”
①好酸球性・タイプ2炎症が強いほどFeNOは高くなりやすい
血中好酸球増多、IgE高値、アトピー素因などを持つ患者さんでは、FeNOが高い傾向があります。
➁吸入ステロイド薬への反応性と関係しやすい
FeNO高値の患者さんは、吸入ステロイド薬(ICS)がよく効きやすい(症状・肺機能の改善が得られやすい)ことが多いとされています。
咳喘息について
・喘息の中には、**咳だけを主な症状とする「咳喘息」**があります。
・咳喘息はぜーぜー・ひゅーひゅーといった気管支狭窄症状がない軽症の喘息ですが、呼気NOが高値であれば診断の助けになります。
👉 「咳が長引く」「他院で喘息と言われたが納得がいかない」という方は、この検査によって客観的な評価が可能です。
肺機能検査(SP-390 COPD)
検査費用(保険3割負担の目安) 990円
肺機能検査とは
肺機能検査(スパイロメトリー)は、肺の換気機能(息を吸ったり吐いたりする能力)を調べる検査です。
当院では主に次の目的で行われます:
・息切れや咳、喘鳴(ゼーゼー)の原因検索
・COPD(慢性閉塞性肺疾患)や気管支喘息の診断・重症度判定
・間質性肺炎の診断、経過観察
主な測定項目
|
項目 |
内容 |
正常値との比較 |
|
%肺活量 |
最大限に息を吸ってから吐き出した空気の量(肺活量)を年齢・身長・性別から予測される値と比較したもの |
80%以上が正常 |
|
一秒量(FEV₁) |
力いっぱい吐き出した最初の1秒間の空気の量 |
年齢・体格に応じた基準値と比較 |
|
一秒率(FEV₁%) |
一秒量FEV₁を努力肺活量で割った割合 |
70%以上が正常 |
|
フローボリューム曲線 |
呼吸の速さと量をグラフ化し、気道の狭さや呼吸筋の状態を評価 |
曲線の形で閉塞性・拘束性障害を判別 |

Google Geminiで作成
どんな病気がわかる?
肺機能検査の異常は閉塞性換気障害、拘束性換気障害、混合性障害の3つに分けられます。
・閉塞性換気障害(気管支が閉じやすくなり、吸った空気が吐けない状態)
:気管支喘息、COPDなど
→ 一秒率が低下(70%未満)、フローボリューム曲線が特徴的な形に
・拘束性換気障害(肺や胸郭が硬くなり、息が吸いにくい状態)
:間質性肺炎、胸郭変形など
→ 肺活量が低下(80%未満)、フローボリューム曲線全体が小さくなる
・混合性障害:閉塞+拘束が同時に存在する病態
-
AI技術を活用した、胸部X線画像診断支援システム
胸部X線AI解析について
喘息の診断を当院では、**富士フイルム社「EX-Mobile」**を用いたAI解析を導入しています。
AIが胸部X線画像を自動で解析し、以下のような異常が疑われる領域を検出・マーキングします。
・結節・腫瘤影(肺がん、肺結核など)
・浸潤影(肺炎など)
・気胸
検出された領域を医師が再確認することで、見落とし防止を支援し、より確実な診断につなげます。
なお、この検査により追加費用が発生することはありません。
(症例1)肺がん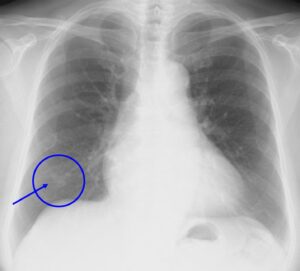
〇枠、矢印部位に、白いうっすらとした影がありますが、見落とす可能性があります。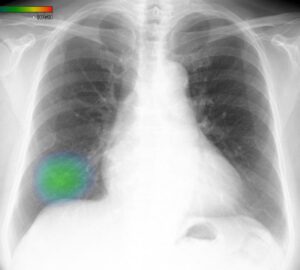
AI処理で、同部位が緑色にマーキングされました。
その後、手術が行われ、早期肺がんと判明しました。
(症例2)左気胸
気胸とは肺に穴が開いて、肺が萎む病気です。
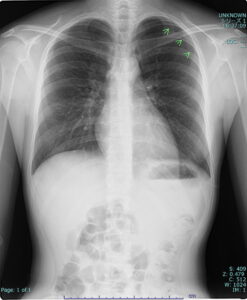
左肺上部(写真では右上部)の緑の矢印が、萎んだ肺と漏れた空気との境界である線状影を示しています。よく見ないと見落としてしまいます。
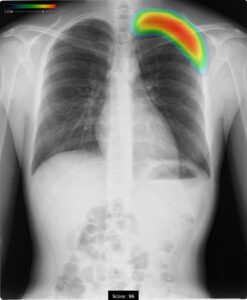
AI処理で、気胸の部位が赤く鮮明に描出されました。
胸部CT検査
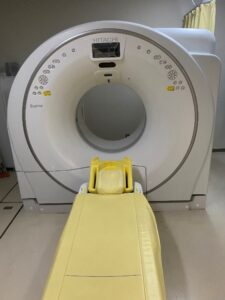
検査費用(保険3割負担の目安) 4410円
当院では2014年8月より、16列ヘリカルCT(富士フィルム社 Supria)を導入しております。
この装置により、より短時間で被ばくを抑えつつ、高画質のCT画像をご提供できるようになりました。
通常の胸部X線写真では分かりにくい 早期の肺がんや肺気腫(COPD) なども、CT検査によって発見できることがあります。早期診断・早期治療に大きく役立つ検査です。
病医院専用の空気清浄装置
当院の感染症対策について
当院では、新型コロナウイルス感染症をはじめとする空気感染・飛沫感染の対策として、院内の空気環境を清浄に保つ取り組みを行っています。
・待合室・診察室
天井に高性能・医療機関専用の空気清浄装置「クリーンシステム35M」(〇枠)を設置しています。
 診察室
診察室
 待合室
待合室
・レントゲン室・処置室
医療機関専用空気清浄機「クリーンパーティション」を稼働させています。

これらの装置により、空気中に浮遊する ウイルス、細菌、カビ、塵埃、悪臭などを除去 し、常に清潔で安心できる院内環境を維持しています。
患者さんが安心して受診できるよう、今後も感染症対策の徹底に努めてまいります。