検診で見つかった肺の異常影
検診の胸部レントゲン写真で異常を指摘されました。どうしたらよいのでしょうか。
検診結果の通知を受け、びっくりされる方も多いと思います。検診で異常ありとされても、精密検査で本当に異常がある人はわずかです。
受診される場合は、胸部CT検査や肺機能検査のできる医療機関を選んでください。検診は病気を早期に見つけることが目的ですので、少しでも疑わしい陰影があれば、異常と判定されるのです。
本当は異常がないのに異常影としてひっかかる例として、肺の中を走る血管や気管支、肺の外の肋骨などの陰影、乳頭の陰影などです。また、治療の必要のない肺や胸膜の古い傷痕が指摘されることもあります。
もちろん、これらはすべて精密検査でわかることであって、異常影の中には肺癌や結核などの重大な病気が隠れています。
当院では初診時にすぐにヘリカルCT検査(検査時間数分)が受けられます。
検診で異常を指摘されたら、不安な時間を過ごされるよりまずは受診してください。
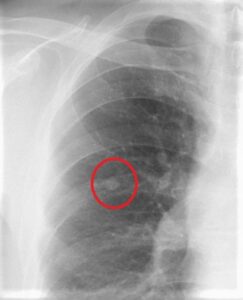
検診の胸部X線で、右肺の真ん中に1cm大の白い結節(○枠)が指摘されました。
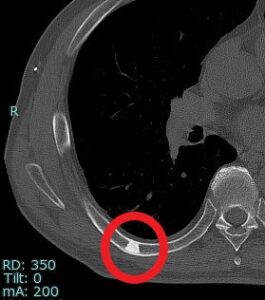
しかし、胸部CTでは肺に異常はなく、骨島と呼ばれる肋骨の硬化像で(○枠)、全く問題ないものでした。
毎年胸部レントゲン写真による肺癌検診を受けていますが、これで十分でしょうか。
厚労省は今までの癌検診の有効性を報告しました。それによると、胃癌検診、子宮癌検診は有効であったが、肺癌検診は不十分であったと評価しています。
現在行われている肺癌検診は胸部レントゲン写真に喀痰細胞診が組み合わされていますが、この方法では治る肺癌を見つけ出すのは限界があるということです。
肺癌は最近急速に増加しています。肺癌の死亡率は高いのですが、その原因として、肺癌が他の癌に比して、もともと治りにくい癌であるということと、発見時にすでにかなり進行していることが多いためです。検診のレントゲン写真で2cm以下の小さな、助かる肺癌を見つけるのは至難の業です。
さらに、レントゲン写真では、肺癌が心臓や横隔膜、肋骨や鎖骨などに重なった場合見落とされる、いわゆる死角が存在します。
ヘリカルCTではこのような死角はなく、非常に解析度がよく、5mm大の肺癌でも発見することが可能です。いわゆる癌年齢にある人や、肺癌の危険因子のある人(喫煙者、COPD(肺気腫)、間質性肺炎、肺のう胞、塵肺、アスベスト症など)、家族に肺癌の方がいる人などにはヘリカルCT検査をお勧めします。
米国の国立がん研究所(NCI)は、CT検診により検診受診集団の肺がん死亡率が減少するか否かを調べる大規模な臨床試験を、55~74歳の重喫煙者を対象に行いました。
その結果、胸部単純エックス線検診群に比べ低線量肺がんCT検診群の肺がん死亡率が約20%減少し、総死亡(肺がん以外の原因も含めた死亡)も6.7%減少したことが報告されています。
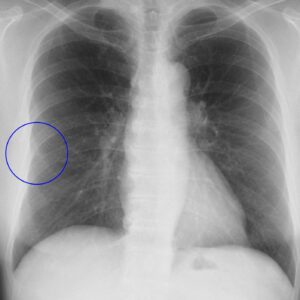
○枠の中に肺がんがあるのですが、胸部X線でははっきりしません。
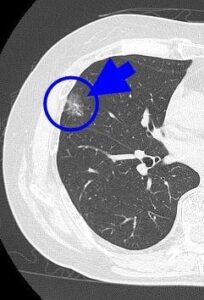
胸部CTでは○枠、矢印の部位に2㎝大の結節を認めました。手術の結果、早期肺がんでした。
このように胸部X線では確認できない、助かる肺がんを胸部CTで見つけることができます。
たまたま受けた胸部CT検査で肺に小さな結節を指摘されました。定期的な胸部CT検査を指示されましたが不安です。
大きな結節とは違い、肺の小さな結節の診断はなかなか難しく、確実に診断するためには一般に手術で摘出するしかありません。
小さな結節は悪性のものよりも、良性や炎症性のものが多く、例え悪性であってもそのほとんどが、進行の遅い早期の治る肺がんと言われています。
画像的に肺がんが強く疑われる結節は別ですが、ある基準以下の小さな結節が見つかった場合、侵襲的な検査はせずに、CT検査による経過観察が推奨されています。
CTによる経過観察の間隔は、結節の性状や大きさ、喫煙歴の有無で違ってきます。
一応、5年間は経過をみることになっていて、結節が増大するようであれば、手術を含めた精密検査が必要になります。
しかし、下記の症例のように5年後以降に結節が大きくなることがあり、いつまで経過をみるか悩ましいところです。
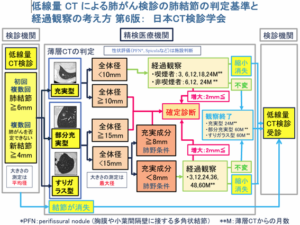
日本CT検診学会から下図のような指針が示されています。
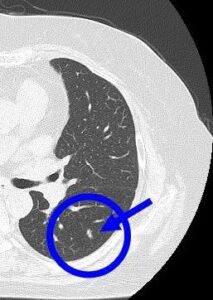
(症例1)82歳 女性
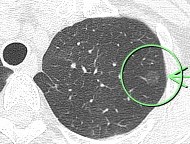
胸部CTで右上葉、○枠、矢印の部位に10㎜大の結節(すりガラス型)を認めました。
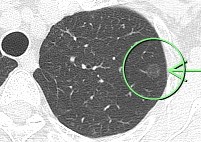
9年後の胸部CTですが、大きさは全く変わっていません。
癌ではなく、前癌状態と考えられ、積極的な手術の適応はなく、経過観察中です。
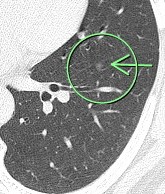
(症例2)63歳 男性
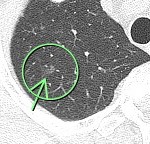
右上葉 左下葉
胸部CTで右上葉、○枠、矢印の部位に6.9㎜大の結節(すりガラス型)、左下葉、○枠、矢印の部位に5.6㎜大の結節(すりガラス型)を認めました。
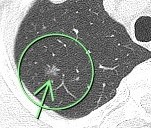
右上葉 左下葉
9年の経過で右上葉の結節は9.1㎜大に、左下葉の結節は6.3㎜大に増大したため、期間を開けて2回胸腔鏡下肺部分切除が行われました。
結果は両方とも早期肺がん(上皮内癌)であり、これで完治したと考えられます。
この人の場合、他の部位にもより小さなすりガラス型結節がみられ、経過観察中です。
このようにすりガラス型結節は多発することもあります。
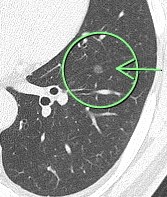
(症例3)67歳 女性
胸部CTで○枠、矢印の部位に8㎜大の結節(充実型)を認めました。
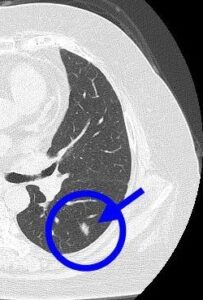
6年の経過で11㎜大に増大したため、手術が行われましたが、早期肺がんでした。