肺炎
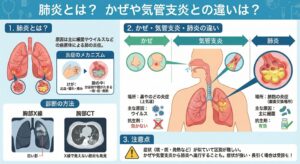
肺炎とは?かぜや気管支炎との違いは?
その咳、本当にただの かぜですか?命に関わる「肺炎」かもしれません
肺炎とは?
肺炎の原因にはいろいろありますが、もっとも多いのは細菌やウイルスなどの病原体によるものです。まれに、薬剤・放射線・アレルギーなどで起こる肺炎もありますが、ここでは日常でよくみられる「病原体による肺炎」について説明します。
炎症とは
けがをすると、出血・腫れ・痛みが生じ、分泌液が出たり、化膿したりします。これが「炎症」です。肺炎は、この炎症が肺の中で起こった状態です。炎症によって分泌物や膿がたまり、それが痰となり、痰を出そうとして咳が出ます。また、発熱や胸の痛みを伴うこともあります。
診断の方法
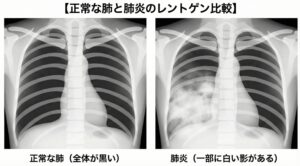
肺は空気が多く含まれるため、胸部X線では白く映ります。肺炎になると分泌物や膿で空気の部分が埋まり、白い影として見えるようになります。これで肺炎と診断できますが、X線で見えない肺炎が胸部CTで見つかることもあります。
かぜ・気管支炎との違い
・かぜ:鼻やのどなど上気道の炎症
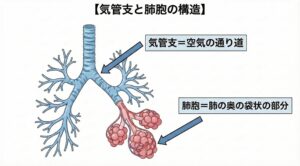
・気管支炎:空気の通り道である「気管支」が炎症を起こして狭くなり、痰が絡む状態です。
・肺炎:気管支のさらに奥にある、酸素の交換場所である「肺胞」にまで炎症が広がり、膿や水が溜まってしまう状態です。
かぜや気管支炎は主にウイルスが原因のため、抗生剤は効きません。一方、肺炎は細菌が原因となることが多く、抗生剤が有効です。
注意点
かぜ・気管支炎・肺炎はいずれも咳・痰・発熱など似た症状が出るため、区別が難しいことがあります。さらに、かぜや気管支炎から肺炎へ進行することもあるため、症状が強くなったり長引いたりする場合は注意が必要です。
Google Geminiで作成
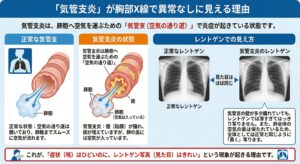
胸部レントゲン:肺炎は「白く」写るのに、なぜ気管支炎は「異常なし」なの?
炎症が起きている「場所」が違うからです
「咳が止まらないので病院に行き、レントゲンを撮ってもらったけれど『異常ありません、気管支炎ですね』と言われた」 このような経験はありませんか?
「こんなに咳が出るのに異常がないなんて、見落としではないか?」と不安になる方もいらっしゃるかもしれません。しかし、これには**「レントゲンの映り方の仕組み」と「炎症が起きている場所の違い」**が大きく関係しています。
Google Geminiで作成
1. レントゲン写真の基本ルール
まず、レントゲンがどのように体を映し出しているかを知ると理解が早まります。
・黒く写るもの: 空気(X線が通り抜ける)
・白く写るもの: 骨、水、血液、臓器(X線が遮られる)
健康な肺は、空気をたっぷり含んだスポンジのような状態です。そのため、レントゲンでは肺の大部分が**「黒く」**写ります。
2. 「肺炎」が白く写る理由
肺炎とは、肺の奥にある**「肺胞(はいほう)」**という小さな袋(酸素と二酸化炭素を交換する場所)で炎症が起きている状態です。

Google Geminiで作成
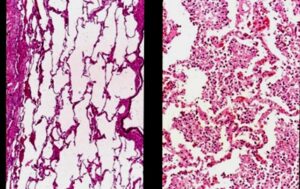
左が、正常の肺(肺胞)の顕微鏡像で、右が、肺炎の顕微鏡像です。
左は、肺胞の中は空気であるため、何もない「白く抜けたスペース」として見えます。
右は、本来は空気であるべき肺胞スペースが多数の好中球や浸出液で埋め尽くされています。
・レントゲンでの見え方
本来は空気(黒)であるはずの場所が、水(白)で埋め尽くされてしまうため、べったりと白い影として写ります。
これを医学用語で「浸潤影(しんじゅんえい)」と呼びます。
Google Geminiで作成
【実際の肺炎の胸部レントゲン】○枠に白い影
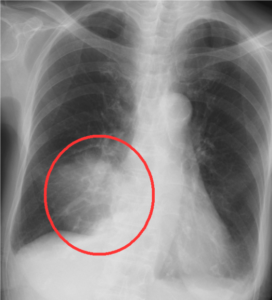
3. 「気管支炎」が異常なしに見える理由
一方、気管支炎は、肺胞へ空気を運ぶための**「気管支(空気の通り道)」**で炎症が起きている状態です。
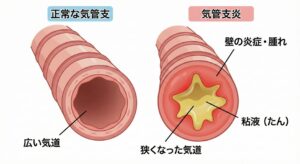
Google Geminiで作成
・何が起きている? 気管支の壁(粘膜)が腫れたり、痰が増えたりしています。しかし、肺の奥(肺胞)には空気ちゃんと入っています。
・レントゲンでの見え方 気管支の壁が多少腫れていても、レントゲンでは薄すぎてはっきりとは写りません。また、肺全体の空気の量は保たれているため、全体としては正常と同じように「黒く」写ります。
これが、「症状(咳)はひどいのに、レントゲン写真(見た目)はきれい」という現象が起きる理由です。
Google Geminiで作成
4.まとめ
・肺炎: 肺の奥(袋)に水がたまるため、白く写る。
・気管支炎: 空気の通り道の壁が腫れているだけなので、レントゲンでは変化が見えにくい(異常なしに見える)。
医師がレントゲンを撮る主な目的の一つは、「気管支炎か、肺炎か」を見分けることです。「レントゲンで異常なし」と言われた場合は、「肺炎には至っていない(肺の奥は無事である)」という安心材料になります。
「レントゲンで異常なし」と言われたのに、胸部CTで肺炎が見つかることあるの?
レントゲンには「死角」や「限界」があります
「咳や熱が続くので病院に行き、レントゲンを撮ったけど『きれいですね』と言われた。でも症状が良くならないので後日CTを撮ったら、『肺炎がありますね』と言われた…」
こんな経験をすると、「最初のレントゲンで見落とされたのでは?」と不信に思うかもしれません。しかし、これは必ずしも見落としではなく、**レントゲンとCTの「得意分野の違い」**によるものなのです。
1. レントゲンとCTの決定的な違い
一言で言うと、**「影絵(2D)」と「輪切り(3D)」**の違いです。
・レントゲン(影絵): 体を正面から1枚の写真に写します。背中にあるものも、胸にあるものも、すべて重なって1枚の画像になります。
・CT(輪切り): 体を何十枚、何百枚もの断面図(輪切り)として撮影します。重なりがないため、体の奥までくっきり見えます。
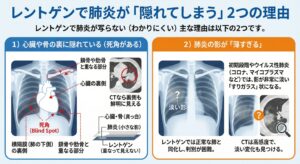
2 レントゲンで肺炎が「隠れてしまう」2つの理由
レントゲンで肺炎が写らない(わかりにくい)主な理由は以下の2つです。
1)心臓や骨の裏に隠れている(死角がある)
レントゲンは全ての臓器が重なって写るため、大きな臓器の「裏側」は死角になります。
・心臓の裏側
・横隔膜(肺の下側)の裏側
・鎖骨や肋骨と重なる部分
これらはレントゲンでは真っ白に見える部分なので、そこに小さな肺炎があっても重なって見えなくなってしまうのです。CTなら、心臓の裏側も鮮明に見ることができます。
2) 肺炎の影が「薄すぎる」
肺炎の初期段階や、ウイルス性の肺炎(コロナウイルスやマイコプラズマなど)の一部では、影が非常に淡い**「すりガラス」**のような状態になることがあります。 この淡い影は、レントゲンでは正常な肺の色と同化してしまい、人間の目では判別できないことがあります。CTは非常に感度が高いため、こうした淡い変化も見つけることができます。
Google Geminiで作成
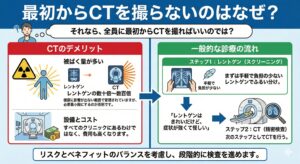
3. 最初からCTを撮らないのはなぜ?
「それなら、全員に最初からCTを撮ればいいのでは?」と思われるかもしれません。しかし、CTにはデメリットもあります。
・被ばく量が多い: レントゲンの数十倍〜数百倍の放射線を使います(もちろん健康に影響が出ない範囲で管理されていますが、必要最小限にするのが原則です)。
・設備とコスト: すべてのクリニックにあるわけではなく、費用も高くなります。
そのため、まずは手軽で負担の少ない「レントゲン」でスクリーニング(ふるい分け)を行い、**「レントゲンはきれいだけど、症状が強くて怪しい」**という場合に、次のステップとしてCTを行うのが一般的な診療の流れです。
Google Geminiで作成
4.まとめ
・レントゲン: 全体の様子を素早く見るのが得意ですが、心臓の裏などの「死角」や「淡い影」は苦手です。
・CT: 死角なく詳細に見えますが、被ばくやコストの面で「次の手段」として使われます。
「レントゲンで異常なし」と言われた後にCTで肺炎が見つかるのは、**「より精密な検査へステップアップした結果、隠れていた原因が判明した」**ということであり、決して珍しいことではありません。 症状が長引く場合は、医師と相談してCT検査を検討することも大切です。
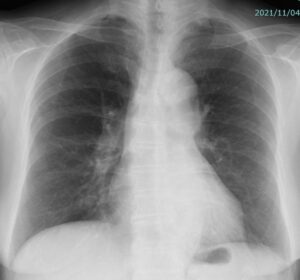
実際の症例
60歳台 女性 高熱と咳で受診され、胸部X線を撮るも肺炎像を確認できませんでした。
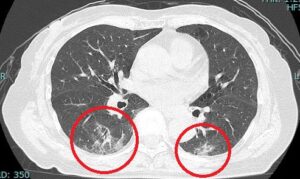
血液検査で炎症反応が高値でしたので、胸部CTを撮ったところ、両肺背側の、○で囲んだ領域が白くなっていました。
これが肺炎の影であり、このCT所見より肺炎の的確な治療が行えました。
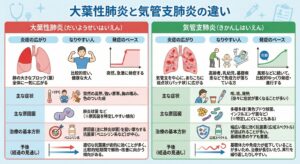
肺炎は大葉性肺炎と気管支肺炎に分けられますが、どう違うの?
「大葉性肺炎:突然やってくる肺炎」と「気管支肺炎:じわじわ悪化する肺炎」の違い
Google Geminiで作成
大葉性肺炎と気管支肺炎:メカニズムと症状の違い
■ 突然の発熱と胸の痛み「大葉性肺炎」
人間の肺は、右が3つ、左が2つの「葉(よう)」と呼ばれる大きなブロックに分かれています。肺炎球菌などの細菌が、肺の奥深くにある「肺胞(空気を交換する小さな袋)」に直接入り込むことで発症します。 肺胞同士は小さな穴(コーン孔)で繋がっているため、炎症がそこを通って隣へ隣へと急激に広がり、ひとつの「葉」全体が一気に炎症で埋め尽くされます。そのため、普段健康な若い方でも、突然の39度以上の高熱や、深呼吸時の胸の痛みなどを伴って急激に発症するのが特徴です。 (※炎症がピークに達すると、肺が肝臓のように硬くなる「肝硬化」という状態を経て、徐々に元の状態へと回復していきます。)
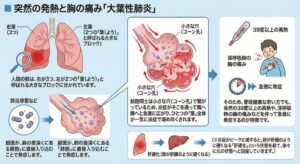
Google Geminiで作成
■ 徐々に咳や痰が悪化する「気管支肺炎」
まず空気の通り道である「気管支」で炎症が起こり、そこからさらに奥の肺胞へと、飛び火するように炎症が広がっていくタイプです。そのため、ひとつのブロックに留まらず、肺全体にあちこち「まだら(斑点状)」に炎症の影ができるのが特徴です。 お年寄りや小さなお子様、あるいは別の病気で体力が落ちている方に多く、風邪をこじらせて徐々に咳や痰、発熱がひどくなるといったペースで進行します。
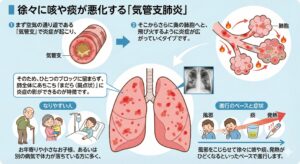
Google Geminiで作成
肺炎の原因菌は? どの菌が多いの?
肺炎の原因菌、実は4割が「不明」 若者はマイコプラズマ、高齢者は肺炎球菌 年齢で変わる「肺炎の顔」
肺炎は検査をしても原因が特定できない(原因不明)ケースが非常に多く、実際の臨床現場では全体の 約40〜50% で原因微生物が特定できないと言われています。これは、患者さんが痰をうまく出せなかったり、受診前にすでに抗菌薬(抗生物質)を飲んでいて菌が検出されにくくなっていたりするためです。
1. 肺炎球菌の割合(第1位)
肺炎球菌は、原因が特定された市中肺炎の中で最も多く、全体の 約20〜30% を占めます。特に65歳以上の高齢者や持病(糖尿病、心疾患、呼吸器疾患など)のある方では重症化しやすく、肺炎による死亡原因の多くにこの菌が関わっています。
2. その他の主な原因菌の割合
肺炎球菌に次いで多いのは以下の細菌です。
・インフルエンザ菌(約8〜10%)
※冬に流行する「インフルエンザウイルス」とは全く別の「細菌」です。COPD(慢性閉塞性肺疾患)など、もともと肺や気管支に病気を持っている高齢者に多く見られます。
・マイコプラズマ(約7〜10%)
若い世代(10代〜40代前半)の肺炎では、肺炎球菌を抑えて 第1位 になることが多いのが大きな特徴です。頑固で乾いた咳が長く続く傾向があります。
・肺炎クラミジア(約3〜5%)
性感染症の原因となるクラミジアとは別の種類で、飛沫で感染します。高齢者に比較的多く、症状が比較的軽いことも多いです。
・レジオネラ菌(約2〜3%)
全体の割合は低いものの、温泉施設や循環式入浴設備、清掃されていない加湿器などを介して感染することがあります。急速に重症化しやすく、命に関わることがあるため医療現場では非常に警戒される菌です。
・モラクセラ菌、黄色ブドウ球菌、肺炎桿菌など(各数%)
免疫力が低下している方や、インフルエンザウイルスに感染した後に二次的に感染して肺炎を起こすことがあります。
(※近年はこれら細菌に加えて、新型コロナウイルスやインフルエンザウイルスなどの「ウイルス性」の肺炎も一定の割合を占めています)
年齢による違いがポイント
肺炎の原因菌は「年齢」によって主役が大きく変わります。若い方ではマイコプラズマが圧倒的に多いですが、年齢が上がるにつれて肺炎球菌の割合が急激に高くなり、重症度も上がります。
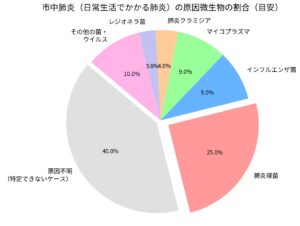
Google Geminiで作成
肺炎の原因として最も多い、肺炎球菌ってどんな細菌?
「よく聞く名前」と油断していませんか 肺炎球菌は、頑丈なバリア(莢膜)を持つ厄介な細菌です
「肺炎球菌(はいえんきゅうきん)」という名前を、テレビCMやワクチンの案内などで耳にしたことがある方は多いと思います。しかし、実際にどのような細菌で、なぜ予防が呼びかけられているのかをご存じでしょうか?
1.肺炎球菌ってどんな形?
1)「栗の実」のような形
完全に真ん丸ではなく、少し先が尖った、まるで「栗の実」や「ロウソクの炎」のような形をしています。
2)いつも2つで「ペア」
この栗の実のような菌が、いつも2つ向かい合ってくっついています。仲良くペアで行動することから、「双球菌(そうきゅうきん)」とも呼ばれます。
3)体を守る強力な「バリア」
これが最も重要な特徴です。菌の体の周りは、「莢膜(きょうまく)」と呼ばれる分厚い透明なバリアで覆われています。
このバリアはいわば頑丈な「鎧(よろい)」のようなもので、人間の体の防御システム(免疫細胞)による攻撃を跳ね返してしまいます。この強力なバリアを持っているからこそ、肺炎球菌は人間の体の中で増殖し、病気を引き起こすことができるのです。
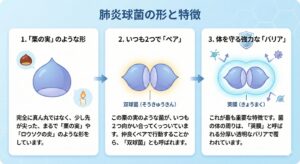
Google Geminiで作成
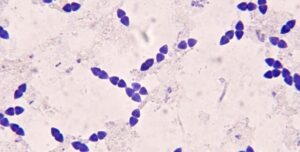
【顕微鏡で見る肺炎球菌の特徴】
Google Geminiで作成
この画像は、「グラム染色」という一般的な検査方法で肺炎球菌を染め出し、顕微鏡で拡大して観察したものです。
1)濃い青紫色に染まる(グラム陽性)
細菌は厚い細胞壁を持っているため、特殊な染色液によって鮮やかな濃い青紫色に染まっています。
2)「栗の実」のような形(ランセット状)
一つひとつの菌をよく見ると、完全な丸(球形)ではなく、少し先が尖った「栗の実」や「ロウソクの炎」のような形をしているのが分かります。
3) 仲良く2つ並んだペア(双球菌)
最も特徴的なのは、この先が尖った菌が、平らな面同士をくっつけるようにして「2つ1組のペア」になっている点です。この並び方から「双球菌(そうきゅうきん)」と呼ばれています。
2. 実は、健康な人ののどや鼻にもいる身近な細菌です
肺炎球菌は、決して珍しい細菌ではありません。健康な子どもや大人の鼻やのど(気道)の奥にも、症状を起こすことなく住み着いていることがよくあります(これを「保菌」と呼びます)。
咳やくしゃみなどの「しぶき」によって人から人へうつりますが、体力や免疫力が十分にある状態であれば、感染してもすぐに病気になるわけではありません。
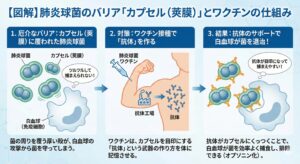
3. なぜ厄介なの? 「カプセル(莢膜)」の存在
免疫力が落ちてくると、この菌が肺などの臓器に入り込み、悪さをし始めます。肺炎球菌が非常に厄介な理由は、細菌の周りを**「カプセル(莢膜:きょうまく)」**と呼ばれる分厚い殻で覆っているためです。
人間の体には、体内に侵入したばい菌を食べる「白血球」などのパトロール部隊(免疫)がいますが、このツルツルとしたカプセルのせいで、細菌をうまく捕まえて食べることができません。そのため、菌が体内で増殖しやすくなり、重症化を招いてしまうのです。
4. 肺炎球菌が引き起こす主な病気
肺炎球菌は、その名の通り「肺炎」の最も代表的な原因菌ですが、肺以外にもさまざまな場所で重い感染症を引き起こします。
・肺炎: 日常生活の中でかかる肺炎(市中肺炎)の原因として最も多く、特にご高齢の方や持病のある方では重症化しやすくなります。
・敗血症(はいけつしょう): 菌が血液の中に入り込んで全身に回り、急激にショック状態や多臓器不全を引き起こす、非常に危険な状態です。
・細菌性髄膜炎(ずいまくえん): 脳や脊髄を包む膜に菌が入り込み、高熱や激しい頭痛、意識障害を引き起こします。後遺症が残ることや、命に関わることもあります。
・中耳炎・副鼻腔炎: 特に小さなお子様で多く見られます。
5. 最も有効な対策は「ワクチン」です
肺炎球菌は強力な細菌ですが、**「肺炎球菌ワクチン」**を接種することで、あらかじめ体の中に「抗体(菌を攻撃する武器)」を作っておくことができます。抗体があれば、あの厄介なカプセルを持った菌でも、白血球がしっかりと捕まえて退治できるようになります。
Google Geminiで作成
【こんな方は特にご注意を】
・65歳以上の方
・呼吸器の持病(喘息、COPDなど)や、糖尿病、心疾患、腎疾患などがある方
・脾臓を摘出された方(※防御力が極端に落ちるため、特に厳重な注意が必要です)
Google Geminiで作成
肺炎球菌が大葉性肺炎を起こすか、気管支肺炎を起こすかの違いは何?
大葉性肺炎と気管支肺炎の分かれ道は、あなたの「免疫力」にあります
肺炎の原因菌として最も有名な「肺炎球菌」。実は、大葉性肺炎を起こすのも、気管支肺炎を起こすのも、同じ肺炎球菌が原因となることがよくあります。
同じ菌が肺に入り込んだのに、なぜ「一気に全体に広がる(大葉性肺炎)」タイプと、「あちこちに飛び火する(気管支肺炎)」タイプに分かれるのでしょうか?
その最大の理由は、菌の違いではなく、**「患者さん自身の体力(免疫力)や、肺の健康状態の違い」**にあります。
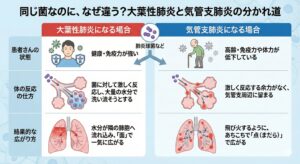
① 大葉性肺炎になるケース:体が「全力で戦う」から一気に広がる
・なりやすい人: 普段健康で、体力や免疫力がしっかりしている若い世代~大人
・なぜそうなるの?: 健康な人の体は、肺の奥深く(肺胞)に肺炎球菌が侵入してくると、「敵が来たぞ!」と強力な免疫反応を起こします。菌をやっつけるために、血液中の白血球や大量の水分(浸出液)を戦場である肺胞へ一気に送り込みます。 この大量の水分が、肺胞同士を繋ぐ「小さな穴(コーン孔)」を通って隣へ隣へと勢いよく流れ込むため、結果としてひとつのブロック(葉)全体が水浸しになるように一気に炎症が広がります。 (※症状が急激で激しいのは、自身の免疫力が全力で戦っている証拠でもあります)
② 気管支肺炎になるケース:防御力が弱く「局地戦」が多発する
・なりやすい人: 高齢者、乳幼児、または肺気腫(COPD)などの基礎疾患があり、免疫力や気道の防御機能が落ちている方
・なぜそうなるの?: 体力や免疫力が低下していると、菌が肺の奥に到達する前の「気管支」の段階で菌が定着・増殖しやすくなります。また、菌が入ってきても、大葉性肺炎のときのような「大量の水分を一気に送り込むような激しい免疫反応」を起こす余力がありません。 そのため、炎症が勢いよく横に広がることはなく、菌が留まった気管支とその周辺だけで「局地的な炎症」が起きます。これが、肺のあちこちで飛び火するように多発するため、レントゲンで見ると「まだら模様」の気管支肺炎となります。
Google Geminiで作成
肺炎球菌による肺炎発症のメカニズムは?
肺炎の原因菌はあなたの「のど」に潜んでいます 免疫力が落ちたときに、常在菌が「牙」をむく
「肺炎球菌(はいえんきゅうきん)」は、大人の肺炎の原因として最も多い細菌です。実はこの菌、健康な人の喉(のど)や鼻の奥にも潜んでいることがあります。普段はおとなしいこの菌が、どのようにして肺炎を引き起こすのか、解説します。
菌の潜伏と肺への侵入
肺炎球菌は、健康な人の喉の奥に住み着いていることがあります(保菌)。体が元気で免疫力がしっかりしている時は、菌は免疫の壁に阻まれて悪さをしません。
しかし、風邪や過労、加齢などで免疫力が低下すると、この壁が弱くなります。すると、睡眠中などに菌が唾液と一緒に気管から肺へと入り込んでしまうことがあります。これを「誤嚥(ごえん)」と言います。
以下のイラストで、その様子を見てみましょう。
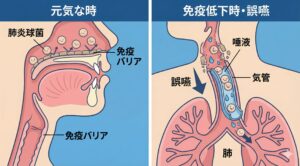
Google Geminiで作成
喉から肺への侵入ルート
左側(元気な時): 免疫のバリアが働いており、喉にいる肺炎球菌は肺へ侵入できません。
右側(免疫低下時・誤嚥): 免疫バリアが崩れ、菌が唾液と一緒に気管(滑り台のような部分)を通って肺の奥へ落ちていく様子がわかります。
肺の中での戦いと炎症(発症)
肺の奥にある「肺胞(はいほう)」という小さな袋に菌が到達すると、そこで爆発的に増殖を始めます。
体は菌に対抗するために、血液中の白血球などを肺に集めて戦います。これが「炎症」です。この激しい戦いの結果、肺胞の中に白血球の残骸や浸出液が混ざった「膿(うみ)」や水がたまります。これが、レントゲン写真で白く写る「肺炎の影」の正体であり、咳、痰、発熱、息苦しさといった症状の原因となります。
次のイラストは、肺胞の中で起こっているミクロな戦いの様子です。
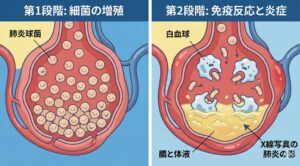
Google Geminiで作成
肺胞の中での戦いと炎症
左側(菌の増殖): 肺胞(赤い袋状の構造)の中で、肺炎球菌がどんどん増えている様子です。
右側(免疫反応・炎症): 白血球(青いキャラクター)が菌と戦っています。その結果、肺胞の底に膿や体液(黄色い部分)がたまり、肺胞の壁が赤く腫れて炎症を起こしています。このたまった液体が、レントゲンで「肺炎の影」として写ります。
まとめ:予防の鍵は?
このように、肺炎球菌性肺炎は「免疫力の低下」と「菌の侵入」が重なることで発症します。特に高齢の方や持病のある方は、咳をする力や免疫力が弱くなっているため、重症化しやすい傾向があります。
予防のためには、以下の3つが重要です。
・ワクチン接種: あらかじめ菌と戦う力をつけておく。

Google Geminiで作成
・口腔ケア・誤嚥対策: 口の中を清潔に保ち、肺への菌の侵入を減らす。
・日々の体調管理: 免疫力を落とさない生活を心がける。
肺炎球菌性肺炎(特に大葉性肺炎)で、特徴的な鉄さび色(赤茶色)の痰が出るのはなぜ?
なぜ痰が「サビる」の? 肺炎球菌と戦う肺の中の真実
「咳が止まらず、なんだか赤茶色(鉄さびのような色)の痰が出る…」
実はこれ、「肺炎球菌」という細菌による肺炎を起こしている時によく見られる、とても特徴的なサインです。では、なぜ痰が「鉄さび」のような色になるのでしょうか?その理由は、肺の中で起きている激しい戦いと、血液の中にある「鉄分」に関係しています。
鉄さび色の痰

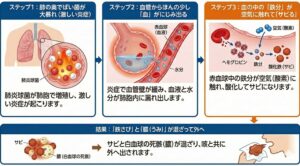
💡 鉄さび色の痰ができる 3つのステップ
ステップ1:肺の奥でばい菌が大暴れ(激しい炎症)
肺炎球菌が肺の奥深く(肺胞という空気の袋)に入り込んで増殖すると、体は菌を退治しようとして、局所に非常に強い「炎症」を起こします。
ステップ2:血管からほんの少し「血」がにじみ出る
炎症が強くなると、肺胞の周りにある細い血管の壁が緩み、そこから水分と一緒にわずかな「血液(赤血球)」が肺の中に漏れ出してしまいます。(肺の中でごく小さな出血が起きている状態です)
ステップ3:血の中の「鉄分」が空気に触れて「サビる」
ここからがポイントです。血液が赤いのは「ヘモグロビン」という成分があるからですが、これには**「鉄分」が含まれています。肺の中に漏れ出した鉄分が、私たちが吸い込んだ空気(酸素)に触れることで、文字通り「酸化してサビる」**のです。
結果:「鉄さび」と「膿(うみ)」が混ざって外へ
サビて赤茶色になった鉄分が、ばい菌と戦って力尽きた白血球の死骸(ドロドロの膿)と混ざり合い、咳と一緒に外に出されます。これが「鉄さび色の痰」の正体です。
Google Geminiで作成
⚠️ こんな症状があったら、すぐにご相談ください
現在では、お薬(抗菌薬)が早く効くことで、典型的な鉄さび色になる前に黄色や緑色の痰で治まることも多くなりました。しかし、もし「鉄さび色・赤茶色」の痰が出た場合は、肺の奥で強い細菌感染が起きている強力なサインです。
肺炎球菌ワクチンについて教えて
ニューモバックスとプレベナー20について解説します
肺炎は日本人の死因の上位を占める病気です。その原因菌として最も多い「肺炎球菌」による感染を予防するために、当院では2種類のワクチンを取り扱っています。
それぞれのワクチンの特徴や違いについて解説します。
1. ニューモバックス(23価ワクチン)
~公費助成の対象となっている、従来からあるワクチン~
・特徴: 90種類以上ある肺炎球菌のうち、重症化しやすい23種類の型に対応しています。成人の肺炎球菌感染症の原因となる菌の約6~7割をカバーできる、守備範囲の広いワクチンです。
・効果の持続: 接種から5年経過すると予防効果が低下してくるため、5年ごとの再接種が推奨されています。
・65歳時に公的助成で接種できます(山口市の場合、2870円)。65歳以外は当院では8000円。
2. プレベナー20(20価ワクチン)
~免疫効果が高く、長期間の持続が期待できる新しいワクチン~ (※2024年に承認された最新のタイプです)
・特徴: 肺炎球菌の中でも特に毒性が強い20種類の型に対応しています。従来の「プレベナー13」に加え、さらに7種類の型にも効果が出るよう改良されました。
・効果の持続: 「免疫記憶」という仕組みを作るため、ワクチンの効果が非常に長く、一生に一度の接種で長期的な免疫が続くとされています。
・対象: 任意接種(当院では11000円)となりますが、免疫をつける力が強いため、呼吸器に持病がある方や、より確実な予防を希望される方に適しています。
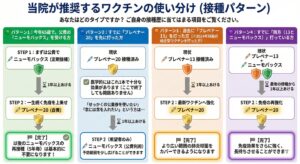
3.当院が推奨するワクチンの使い分け(接種パターン)
●65歳で「ニューモバックス」の定期接種(公費)を受ける方
公費でニューモバックスを接種した後、1年以上あけて「プレベナー20」を1回接種することをお勧めします。 プレベナー20は効果が長く続くため、これを打つことで、その後のニューモバックスの再接種(5年ごと)は基本的に不要となります。
●すでに「プレベナー20」を先に接種した方
プレベナー20は非常に強力でカバー範囲も広いため、医学的にはこのワクチン1本で十分な予防効果があると考えられています。 ただし、ニューモバックスにはプレベナー20に含まれていない型も一部含まれています。**「公費を利用して、念には念を入れて予防範囲を広げておきたい」**という場合は、プレベナー20から1年以上あけてニューモバックスを接種することも可能です。
●すでに「プレベナー13」を接種済みの方 (※2024年以前の結合型ワクチンを接種された方)
プレベナー13の接種から1年以上あけて、「プレベナー20」を1回追加接種することで、より広い範囲の肺炎球菌をカバーできるようになります。これで接種は完了です。
●すでに「プレベナー13」と「ニューモバックス」の両方を接種済みの方
最後の接種から1年以上あけて、「プレベナー20」を接種することで、免疫効果をさらに強化・長持ちさせることができます。これで一連の接種は完了となります。
Google Geminiで作成
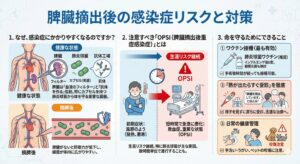
脾臓を摘出しています。肺炎のリスクについて教えて
知っていますか? 脾臓がない人の肺炎は、数時間で急変することがあります
脾臓(ひぞう)の手術を受けられた患者さんの中には、その後の「感染症リスク」について詳しくご存じない方もいらっしゃるかもしれません。
脾臓を摘出された方は、健康な方に比べて肺炎などの感染症にかかりやすく、重症化しやすい傾向があります。
1. なぜ、感染症にかかりやすくなるのですか?
脾臓は、体の中で「血液中の細菌をろ過するフィルター」のような役割と、「細菌と戦う抗体を作る」役割を果たしています。
特に、**「肺炎球菌」**のようなカプセル(莢膜)を持った細菌から体を守るために、脾臓は非常に重要な臓器です。そのため、脾臓がない状態(摘脾後)では、これらの細菌に対する防御力が低下してしまいます。
2. 注意すべき「OPSI(脾臓摘出後重症感染症)」とは
最も注意が必要なのが、**OPSI(オプシー)**と呼ばれる状態です。
これは、脾臓摘出後の人が感染症にかかった際、最初は風邪のような症状でも、短時間で急激に悪化し、敗血症などの重篤な状態に陥ってしまうことです。
生涯にわたってリスクは続きますが、特に肺炎球菌によるものが原因の大半を占めています。
3. 命を守るためにできること
① ワクチン接種(最も有効な予防法です)
肺炎球菌ワクチンの接種が強く推奨されています。手術から時間が経っている方でも接種は可能です。 (その他、インフルエンザ菌b型、髄膜炎菌ワクチンの接種も検討されます)
② 「熱が出たらすぐ受診」を徹底する
もし発熱や悪寒を感じたら、様子を見ずに直ちに医療機関を受診してください。「脾臓を摘出している」と医師に伝えることが、迅速な治療につながります。
③ 日常の健康管理
外出後の手洗い・うがいはもちろん、ペットによる咬傷(犬や猫など)も感染の原因となることがあるため注意が必要です。
Google Geminiで作成
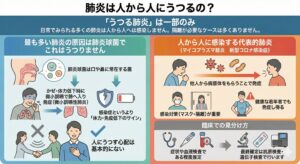
肺炎は人から人にうつるの?
多くの肺炎は「人から人へ」うつりません
●「うつる肺炎」は一部のみ
日常でみられる多くの肺炎は人から人へは感染しません。隔離が必要なケースは多くありません。
●最も多い肺炎の原因は肺炎球菌でこれはうつりません
・肺炎球菌は口や鼻に常在する菌
・かぜ・体力低下時に微小誤嚥で肺へ入り発症(微小誤嚥性肺炎)
・感染症というより「体力・免疫低下のサイン」
・人にうつす心配は基本的にない
●人から人に感染する代表的肺炎
(マイコプラズマ肺炎 新型コロナ感染症)
・他人から病原体をもらうことで発症
・感染対策(マスク・隔離)が重要
・健康な若年者でも発症し得る
●臨床での見分け方
・症状や血液検査である程度推定
・最終確定は抗原検査・遺伝子検査で行います
Google Geminiで作成
乾いた頑固な咳が持続し、熱が下がりません。セフェム系抗生物質が効きません。子供も同じ症状でした。マイコプラズマ肺炎?
その可能性は十分あります。
マイコプラズマ感染症を参照してください。
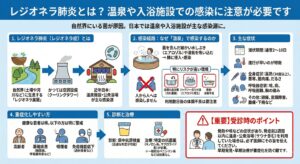
レジオネラ肺炎とはどんな肺炎?
温泉や入浴施設での感染に注意が必要です
1. レジオネラ肺炎(レジオネラ症)とは
レジオネラ肺炎は、自然界(土壌や河川など)に生息する「レジオネラ属菌」という細菌に感染することで引き起こされる感染症です。 かつては特定の空調設備(クーリングタワー)からの感染が注目されましたが、近年日本においては、温泉施設や公衆浴場などの入浴設備が主な感染源となるケースが多く報告されており、注意が必要です。
2. 感染経路:なぜ「温泉」で感染するのか
レジオネラ属菌は、人から人へは感染しません。 菌に汚染された、目に見えない細かい水しぶき(エアロゾル)や湯気を吸い込むことで、菌が肺に侵入し感染します。
特に、以下のような環境ではリスクが高まるとされています。
・お湯が循環ろ過されている浴槽(汚れが蓄積しやすい)
・ジャグジーや打たせ湯(エアロゾルが発生しやすい)
・清掃や塩素消毒が不十分な入浴施設
温泉旅行やスパ施設を利用した数日後に体調を崩した場合、単なる風邪ではなく、このレジオネラ肺炎の可能性があります。
3. 主な症状
潜伏期間(感染してから発症するまで)は、通常2~10日程度です。 初期症状は風邪に似ていますが、進行が早いのが特徴です。
・全身症状: 高熱(38度以上)、悪寒、筋肉痛、全身のだるさ
・呼吸器症状: 咳、痰、呼吸困難、胸の痛み
・その他の症状: 頭痛、意識障害、腹痛や下痢などの消化器症状が見られることもあります。
4. 重症化しやすい方
健康な若い方が発症することは比較的稀ですが、以下の方は感染しやすく、また重症化しやすいため特に警戒が必要です。
・高齢者
・糖尿病や呼吸器疾患などの基礎疾患がある方
・喫煙者
・免疫抑制剤を使用している方、透析を受けている方など
5. 診断と治療
診断には、尿検査(尿中抗原検査)が広く用いられており、迅速な判定が可能です。 治療には、一般的な肺炎で使われるペニシリン系などの抗菌薬は効果がなく、キノロン系やマクロライド系といった特定の抗菌薬を使用する必要があります。
【重要】受診時のポイント
もし、発熱や咳などの症状があり、発症前の2週間以内に温泉や公衆浴場(サウナ含む)を利用していた場合は、必ず医師にその旨を伝えてください。早期発見・早期治療が、重症化を防ぐ鍵となります。
Google Geminiで作成
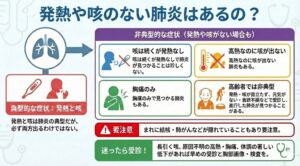
発熱や咳のない肺炎はあるの?
お年寄りの「食欲がない」「元気がない」 それだけで肺炎のサインです
・発熱と咳は肺炎の典型だが、必ず両方出るわけではない。
・咳は続くが発熱なしで肺炎が見つかることは珍しくない。
・胸痛のみで見つかる肺炎や、高熱なのに咳が出ない肺炎もある。
・高齢者では非典型:発熱・咳が目立たず、元気がない・食欲不振などで受診し、進行した肺炎が見つかることがある。
・まれに結核・肺がんなどが隠れていることもあり要注意。
・迷ったら受診:長引く咳、原因不明の高熱・胸痛、体調の著しい低下があれば早めの受診と胸部画像・検査を。
Google Geminiで作成
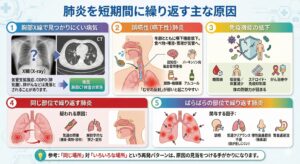
肺炎を短期間に繰り返します、なぜ?
今年で2回目 肺炎を繰り返すのは「体質」のせいではありません 「別の病気」が隠れてはいませんか?
「最近、肺炎を短い間隔で何度も起こす」という患者さんを診ることが多くなりました。
背景に見えにくい病気や生活・嚥下(えんげ)機能の問題が隠れていることがあります。
1.考えられる主な原因
・胸部X線で見つかりにくい病気
気管支拡張症、COPD(肺気腫)、肺がんなどは、胸部X線だけでは見落とされることがあります。→ 胸部CT検査の実施をおすすめします。
・誤嚥性(嚥下性)肺炎
年齢とともに飲み込み(嚥下)機能が低下し、食べ物・唾液・胃液が気管に入って肺炎を起こします。
認知症、脳血管障害後、パーキンソン病、鎮静・睡眠薬の服用、アルコールなどで「むせの反射」が弱いと起こりやすくなります。
・免疫機能の低下
糖尿病、低栄養/体重減少、ステロイドや免疫抑制薬の内服、がん治療中 など。
・同じ部位で繰り返す肺炎
気道の閉塞(腫瘍や異物、狭窄)、解剖学的な狭さ・変形が疑われます。
・ばらばらの部位で繰り返す肺炎
誤嚥、気道クリアランス不良(痰が出しにくい)、慢性副鼻腔炎(後鼻漏)、胃食道逆流などが関与します。
参考:**「同じ場所」対「いろいろな場所」**という再発パターンは、原因の見当をつける手がかりになります。
Google Geminiで作成
2.まず受けておきたい検査・評価
・胸部CT(X線で見落としやすい病変の確認)
・痰検査(細菌・抗酸菌・真菌の検索、薬剤感受性)
・血液検査(炎症・栄養状態、血糖/HbA1c、必要に応じ免疫グロブリン)
・嚥下機能評価(耳鼻科で精査)
・口腔内評価・歯科受診(歯周病・義歯適合・口腔清掃状態)
・副鼻腔・胃食道逆流の評価、薬剤(鎮静薬・抗コリン薬など)の見直し
3.再発予防のポイント
・口腔ケアの徹底(最重要)
歯磨き・舌清掃・義歯の毎日洗浄、就寝前のうがい、定期的な歯科受診。
・ワクチン接種
肺炎球菌ワクチン、インフルエンザワクチンの接種で発症・重症化リスクを下げます。
・食事・姿勢の工夫(嚥下対策)
座位でゆっくり、一口量を少なめに、むせやすい方はとろみ付けなどを検討。
食後30~60分は上体を起こす/就寝時は頭側を高く。
言語聴覚士による嚥下リハビリの併用が有効です。
・痰を出しやすくする工夫
十分な水分摂取、加湿、呼吸リハビリ・排痰手技(必要に応じ理学療法士と連携)、去痰薬の適切な使用。
・基礎疾患のコントロール
糖尿病・栄養状態の改善、禁煙、飲酒量の見直し、睡眠薬・鎮静薬の調整。
・生活全般
十分な睡眠、適度な運動、手指衛生、流行期のマスク活用。

Google Geminiで作成
4.受診の目安(すぐ相談を)
息切れ・呼吸困難、強い倦怠感、高熱や寒気、痰が増えて色やにおいが変化、意識がぼんやり、脱水、青あざのような唇の色 などがある場合、肺炎の急速な進行が疑われます。
誤嚥性肺炎(嚥下性肺炎)について教えて
普通の肺炎とは違います 繰り返す「誤嚥性肺炎」の正体
誤嚥性肺炎と嚥下性肺炎は
・意味はほぼ同じで、どちらも「飲み込んだものが気管に入ることで起こる肺炎」。
・厳密には、誤嚥性肺炎の方が包括的で、微小誤嚥による慢性的な肺炎も含む。
・嚥下性肺炎は「嚥下障害が原因」というニュアンスがやや強調される。
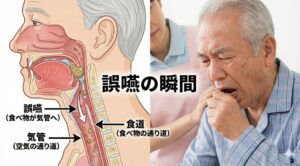
誤嚥性肺炎とは?
誤嚥性肺炎は、飲み込んだもの(食べ物・唾液・胃液など)が気管に入ってしまい、肺に炎症が起こるタイプの肺炎です。
Google Geminiで作成
特に高齢者では、飲み込む力(嚥下反射)や咳き込んで異物を外へ出す力が弱くなるため、起こりやすくなります。
・原因:誤嚥(食べ物、唾液、胃液などが気管に入る)
・起こりやすい状況:食事中のむせこみ、食後すぐ横になる、夜間の胃液逆流、寝たきりの方
・リスク因子:脳卒中後、パーキンソン病、認知症、加齢による嚥下機能低下
・肺炎の部位:重力に従った部位(背側優位)に多い。
普通の細菌性肺炎と誤嚥の関係
実は、細菌性肺炎の多くは“広い意味で誤嚥性”と考えられます。
理由は、肺炎の原因菌の多くが口の中や咽頭にいる常在菌だからです。
・健康な人でも睡眠中に少量の唾液や分泌物が気管に入る(微小誤嚥)
・免疫が正常なら問題なく処理される
・体力低下や基礎疾患があると、処理しきれず肺炎になる
狭い意味での「誤嚥性肺炎」
ただし、医療現場では「誤嚥性肺炎」というと、次のような状況を指すことが多いです。
・食事中にむせて食べ物が気管に入った後に発症
・夜間の胃液逆流や大量の唾液誤嚥による肺炎
・嚥下障害(脳卒中後、パーキンソン病、認知症など)が原因
つまり、「はっきりした誤嚥エピソード」「繰り返しやすい高齢者の肺炎」を区別して呼んでいます。
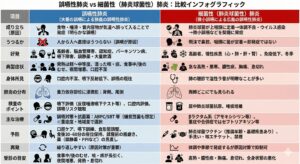
誤嚥性肺炎と普通の細菌性肺炎(肺炎球菌性肺炎)を比較しました
Google Geminiで作成
寝落ち(夕食/飲酒後に、歯磨きもせずにすぐに寝込む)していると肺炎になる?
誤嚥性肺炎のリスクが上がります
「寝落ち=必ず肺炎」ではありません。
ただし条件が重なると誤嚥(ごえん)性肺炎のリスクは上がります。
理由
眠ると咳や飲み込む反射が弱まり、食べ物・胃液・唾液が気道に入りやすくなるため。
リスクが高い場面・人
・食後すぐ就寝/深酒してそのまま寝る、仰向けで熟睡
・逆流性食道炎、いびき・睡眠時無呼吸
・高齢者・脳梗塞後・パーキンソン病などで嚥下機能が低下
・睡眠薬・抗不安薬・オピオイドの内服中
・口腔ケア不足(歯周病、汚れた入れ歯)
予防のコツ
・食後2–3時間は横にならない(就寝前の飲食・深酒を控える)
・就寝前に歯みがき・うがい
・頭側を少し高くして寝る(10–30°)
・逆流が強い人は夕食を早め・少なめ、必要なら治療相談
・強いいびき/無呼吸は検査・治療を検討
受診の目安
・むせた後、数時間〜1日で発熱・濃い痰・胸痛・息切れ
・むせやすい/声が湿る/飲み込みにくいが続く
まとめ
寝落ち自体で即肺炎にはなりませんが、食後すぐの就寝・深酒・口腔ケア不足が重なると誤嚥性肺炎のリスクが上がります。心当たりがあれば生活習慣と口腔ケアの見直しを。